La bronchiolite est une maladie infectieuse touchant les toutes petites bronches, appelées "Bronchioles" qu'elle rétrécit, voire obstrue alors qu'elles sont déjà toutes petites. Elle touche souvent les très petits enfants où elle peut être dangereuse.
Image "Pour la Science"
Quels sont les signes ? Comment fait-on le diagnostic ?
Le diagnostic de bronchiolite est assez facile. Il repose sur la constatation des signes suivants, survenant en période épidémique c'est-à-dire de novembre à mars pour le virus respiratoire syncytial, virus le plus courant :
Toux, de tonalité un peu aiguë.
Difficultés respiratoires surtout expiratoires.
Respiration rapide.
Distension du thorax souvent difficile à apprécier.
Râles sifflants ou sous-crépitants expiratoires à l’auscultation.
La fièvre est en général modérée inférieure à 38 ° 5.
Les signes de gravité sont évalués rapidement :
L’âge inférieur à 3 ou 6 mois invite à la prudence.
Le tirage qui se traduit par une dépression inter ou sous-costale à l’inspiration, un balancement thoraco-abdominal ou un battement des ailes du nez.
La polypnée ou augmentation de la fréquence respiratoire.
La présence de râles crépitants indique la présence de liquide dans les alvéoles.
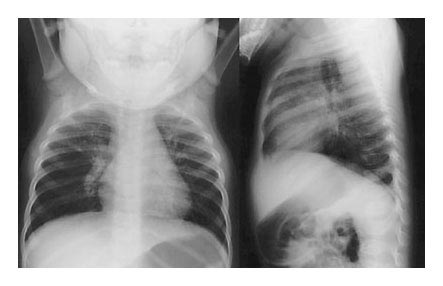
La radiographie, rarement faite "en ville", montre un poumon distendu, trop noir (trop d'air) avec des côtes plus horizontales et un diaphragme aplati en raison de l'air bloqué dans les poumons. La "grosse goutte blanche" est le cœur. Sous le diaphragme, on aperçoit bien sur le cliché de gauche, de face, une tache grise qui est la poche à air de l'estomac.
Avec quoi peut-on confondre une bronchiolite ?
En fait je l’ai dit le diagnostic est assez facile mais j’ai vu porter des diagnostics de
gastro- entérite lorsque l’enfant vomit à cause de la toux, ou de
rhino-pharyngite s’il s’agit d’une forme légère ou débutante, ce qui ne prête guère à conséquence, mais étant donné la longue durée de la maladie ( 12 jours), les parents consultent de nouveau. Il est alors facile de corriger le diagnostic et d’adapter le traitement.
On peut confondre également cette maladie avec une véritable crise d’
asthme d’autant que les bronchiolites peuvent déclencher une crise d’asthme. En France, cela n’a guère de conséquence car les traitements sont similaires, ce qui n’est pas le cas dans d’autres pays.
On peut confondre également cette situation avec un
hyper activité bronchique (HAB), qui chez le petit enfant de moins de 2 ans donne parfois exactement le même tableau. Pour être simple, je dirais que l’enfant atteint de HAB tousse 3 semaines quand les autres toussent trois jours. Le facteur déclenchant peut être une agression respiratoire quelconque, virale notamment par les Rhinovirus ou allergique chez les plus grands.
Quelle est la cause des bronchiolites ?
La bronchiolite est une maladie infectieuse toujours virale
Ce beau camembert montre les virus responsables de toutes les maladies respiratoires aiguës. Ils peuvent tous donner des bronchiolites mais certains plus que d'autres. La bronchiolite n'est qu'une des maladies respiratoires aiguës. Il y a aussi la laryngite ou croup, la trachéite, la bronchite, la broncho-alvéolite, l'alvéolite pure plus rare ou d'origine cardiaque.
Le
Virus respiratoire syncytial (VRS) est responsable de 50 % des cas et de 100 % à certaines périodes de l’année.

Image "Pour La Science et Université du Texas"
Depuis quelques années, a émergé un
Métapneumovirus (20 %) qui donne les mêmes signes que le VRS avec cependant des complications à type d’otite une peu plus fréquentes.
Les
influenza virus (grippaux) plutôt responsables de pneumonies,
para-influenza virus responsables de laryngites et
adénovirus responsables des deux et les
rhino-virus responsables de n’importe quoi, mais plus souvent des rhumes, se partagent les 30 % de bronchiolites restantes.
Ces virus ne sont tous actifs en même temps comme le montre cette image: le virus respiratoire syncytial et celui de la grippe sont actifs surtout l'hiver.
Image "N Eng J Med"
De toute façon le diagnostic du virus en cause n’est utile que pour la recherche et n’est d’aucune importance pour le malade car il ne change pas le traitement.
Évolution:
Une bronchiolite à VRS dure environ 12 jours en 3 phases : 1. Installation avec aggravation possible les 4 premiers jours, 2. Période d’état : ça tousse et ça tousse, 3. guérison lente.
Complications :
La défaillance respiratoire nécessitant une ventilation assistée est heureusement rare. Elle concerne plutôt les
petits nourrissons. Chez les plus grands, elle serait plutôt due à des adénovirus infectant des enfants déjà fragiles.
La surinfection bronchique survient après quelques jours et se traduit par une fièvre plus élevée dépassant 39 °. Il faut la distinguer d’une otite purulente heureusement plus rare.
Traitement :
Il n’y a pas de traitement curatif . On ne peut que soulager les symptômes. L’
humidification de l’air me semble très utile car la vapeur d’eau
diminue la viscosité des secrétions qui dès lors s’évacuent plus facilement lors de la toux.
Un Autocuiseur
Ajoutons qu’un bain durant 15 minutes est aussi efficace qu’une séance d’aérosols car l’enfant respire un air saturé de vapeur d’eau et fluidifie ses « glaires » qu’il évacue alors très facilement en toussant. Les
soins du nez sont souvent très utiles.
Surélever la tête du lit avec un oreiller sous le matelas améliore seulement certains enfants. Le plus souvent il faut
fractionner les repas car d’une part, l’enfant se fatigue et peine à respirer en mangeant, d’autre part, le repas occupe de la place. Il va directement dans l’estomac situé juste sous le poumon dont il n’est séparé que par le diaphragme qui appuie sur lui.
Les médicaments ont une efficacité très contestée :
Les broncho-dilatateurs en spray me semblent cependant utiles. Ils sont couramment utilisés en France mais déconseillés aux États-Unis.
Les anti-inflammatoires en spray donnés immédiatement après le bronchodilatateur me semblent également utiles.
La cortisone (par voie orale) doit être le plus souvent évitée. Je l’emploie parfois chez les petits nourrissons pour éviter une hospitalisation mais la cortisone entraine une dépression immunitaire transitoire et on attrape tout ce qui passe pendant trois semaines.
C’est un médicament qu’on n’emploie pas à la légère.
La kinésithérapie est utile chez les tout petits. Malheureusement les nouvelles méthodes d’accélération du flux expiratoire sont, de l’avis de toutes les mères, assez mal supportées et génèrent des angoisses importantes chez l’enfant même petit. Je la réserve donc aux enfants encombrés et de moins de 1 an quand il s’agit d’éviter une hospitalisation.
Les Antibiotiques n’ont aucune efficacité sur les virus, On ne les emploie donc qu’en cas de surinfection au cours de l’évolution.
Questions en vrac :
La bronchiolite se transforme-t-elle en asthme ?
A mon avis non. Certains disent même qu’elle protègerait ! C’est un sujet débattu mais, compte tenu des très importantes épidémies que nous avons eu il y a quelques années, mon cabinet devrait maintenant être rempli d’asthmatiques, hors il n’en est rien.
La bronchiolite fragilise-t-elle les enfants ?
Oui parfois. Certains enfants font plus de bronchites parfois sifflantes (asthmatiformes = comme de l’asthme) Mais asthmatiforme n’est pas asthme. C’est comme le « Canada Dry » qui ressemble au « Whisky » mais qui n’en est pas.
Ces enfants ont parfois une hyperactivité bronchique (HAB) déjà signalée, c'est-à-dire qu’ils toussent 3 semaines quand les autres toussent 3 jours. Il existe des traitements spécifiques pour ces situations. Ces traitements nécessitent des essais et tâtonnements mais, si la médecine était simple, les études ne dureraient pas 11 ans.
La bronchiolite est-elle plus fréquente ?
Je ne le pense pas, mais c’est difficile à affirmer car ce mot désigne selon les pays, des situations différentes. Le chauffage trop important des maisons générant un air très sec a peut-être contribué à aggraver des toux qu’on négligeait autrefois. Mais autrefois on avait la pneumonie, parfois double, de triste mémoire. Heureusement on ne doit pas choisir entre la peste et le choléra !
Comment humidifier?
Faire sécher du linge, mettre des serviettes éponges sur les radiateurs ou des tissus humides à terre si le chauffage est par le sol, cocotte minute qui siffle.
Les bols d'eau, non! c'est pour les poissons exotiques, ils sont encore pleins le lendemain matin donc inutiles.
L'idéal serait d'avoir un peu de buée sur les vitres. Le lendemain, aérez, cela assainit l'air et recolle le papier peint!
Un bain, qui permet de respirer de l'air saturé en eau remplace très efficacement une séance d'aérosol et peut faciliter la kinésithérapie (donner le bain juste avant).
Puis-je sortir mon enfant malade ?
Oui naturellement. Il faut le couvrir s’il fait froid. C’était au temps des voitures à chevaux, , qui versaient dans les chemins de terre, qu’on restait chez soi en attendant le Docteur qui venait à cheval faire sa « Docte visite »,
et une ordonnance de soupe claire, une saignée ou des sangsues quand il n’avait pas recours au prêtre. Mais c’est fini maintenant. Les médecins ont des médicaments plus efficaces. Ils n’ont plus de chevaux et les voitures sont chauffées. Donc on peut sortir avec son bébé.
Image: http://surlezinc.blogs.com/bis/
Avec 2014ce type de véhicule, il n'est peut être pas judicieux de faire de longs trajets avec un enfant malade !
Conclusion:
La bronchiolite est une maladie courante très contagieuse survenant par épidémies, souvent longue et fatigante parfois préoccupante surtout chez les petits nourrissons.
Lors de ces situations critiques, rien n’est négligeable. Pour le traitement je dis souvent :
" L’humidification c’est 50 %, Les repas fractionnés 10 %, les soins du nez 5%, les bronchodilatateurs 5 %, les anti-inflammatoires 5%, et le temps qui passe fait le reste."
Mots clés Infection, Poumon, Bronchiolite, Nourrisson, Virus respiratoire Syncytial, métapneumovirus, rhinovirus VRS,
Références :
ML. Everard: Acute Bronchiolitis and Croup. Pediatr. Clin.N Am.56(2009)119-133
J.V. Williams and col: Humanmetapneumovirus and Lower Respiratory Tract Disease inOtherwise Heathy Infants and Children n Eng J Med 350;5 29 janv 2004 p443-450
B. Bommenel, V Gadjos: la bronchiolite du nourrisson. Pour la Science387 Janvier 2010 p42-49
Mise à jour le 12/02/2015
Retour au sommaire